そえだ腎・泌尿器科クリニック 院長の副田雄也です。
ここまで
- 第1話:なぜ尿もれが起こるのか
- 第2話:どう治療するのか
を解説してきました。
では最も気になるポイントです。
「最終的に治るのか?」
「手術しかないのか?」
「もっと体にやさしい治療はないのか?」
結論:多くは治るが、一部改善しない
まず大前提です。
- 約80〜95% → 日常生活レベルまで改善
- 約5〜20% → 尿失禁が残る
(EAU Guidelines 2024, Novara G et al.)
👉つまり
「治る可能性は高いが、治療が必要な人も一定数いる」
治療の選択肢
術後6〜12か月経っても尿もれが残る場合、
👉治療は大きく2つの方向に分かれます
選択肢①
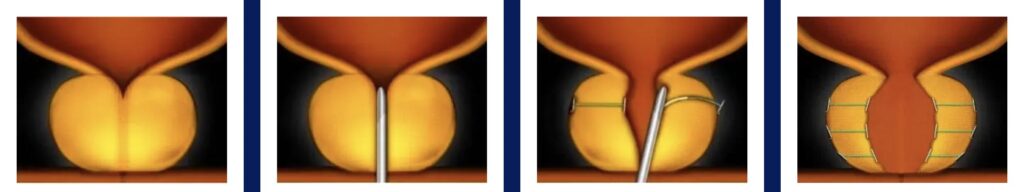
▶ 人工尿道括約筋(AUS)
どんな治療かというと、
尿道にカフ(バンド)を巻き、機械的に尿道を締める装置
を埋め込みます。
特徴として、
高い治療成功率
重症例にも対応可能
であり、現在のゴールドスタンダードです。
● メリット
確実性が高い
重度失禁でも改善可能
● デメリット
手術が必要
デバイス関連合併症
(感染・機械故障など)
再手術の可能性
選択肢②
▶ PRP(再生医療)
PRPとは、
自己血を採取→血小板を濃縮→成長因子を抽出し
尿道括約筋に直接投与します。
PRPに含まれる成長因子により
神経再生、筋再生、血流改善を起こします。
👉結果として
括約筋機能の回復を促すことが可能となります。
臨床研究のポイント(Leeら)
- 前立腺術後尿失禁患者が対象
- 尿道括約筋へ直接注入
- 尿失禁の有意な改善
- パッド使用量の減少
- 安全性良好
👉重要なのは
「構造を補う」のではなく「機能を回復させる」点
PRPの臨床的な価値
これまでの治療は
支える(スリング)、締める(AUS)
でした。
👉PRPは
「治す力を引き出す治療」
メリット
✔ 切らない(低侵襲)
✔ 日帰り可能
✔ 合併症が少ない
✔ 繰り返し可能
👉患者さんの本音として
「まず試したい治療」になりやすい
デメリット
効果に個人差
複数回必要な場合あり
長期エビデンスはまだ限定的
AUS vs PRP:どう選ぶ?
ここが臨床的に最も重要です。
● 重症(ほぼ垂れ流し)
👉 AUSが第一選択
理由:機械的サポートが必要
● 中等症(パッド数枚)
👉 AUS or PRPの分岐点
確実性重視 → AUS
低侵襲希望 → PRP
● 軽症(少量漏れ)
👉 PRPが非常に良い適応
理由:括約筋機能が残っている、回復の余地がある
なぜPRPが選ばれるのか
患者さんの意思決定は非常にシンプルです。
👉「できれば手術は避けたい」
PRPは、
- 切らない
- 痛みが少ない
- 日常生活への影響が少ない
👉このため
心理的ハードルが圧倒的に低い
BIJIRISの位置づけ
BIJIRISのような治療は
👉PRPと同じ“再生医療カテゴリー”
として考えると理解しやすいです。
現実的な治療戦略
重要なのは「順番」です。
① まずは自然回復+リハビリ
② 必要に応じて手術(AUS)
③ 低侵襲希望ならPRP
👉もしくは
👉AUSとPRPを“並列の選択肢”として検討する
結論
前立腺手術後の尿失禁治療は
👉 しっかり止める → AUS
👉 体に優しく再生 → PRP
という
2つの戦略から選ぶ時代です。
最後に
かつては
👉「手術しかない」
と言われていた尿失禁ですが、
現在は
👉**「選べる治療」が存在します。**
そして最も重要なのは
👉自分に合った治療を選ぶこと
お気軽にご相談ください。
■ 参考文献
- European Association of Urology Guidelines 2024
- Novara G et al. Eur Urol. 2012
- Bauer RM et al. Eur Urol. 2015
- AUA/GURS/SUFU Guideline 2019
- Lee PJ et al. Sci Rep. 2021


 052-433-3121
052-433-3121