前立腺がんの手術後、
こうしたお悩みを抱えている方は少なくありません。
しかも術後の尿もれは、漏れなかった人が漏れるようになってしまう
これまでの治療には限界がある中で、新しい選択肢として注目されているのがPRP療法(多血小板血漿療法)です。
今回は、最新の論文をもとに、わかりやすく解説します。
前立腺がん手術後に尿もれが起こる理由 前立腺全摘除術では、尿道の周囲にある「尿道括約筋」がダメージを受けることがあります。
この括約筋は、
ここが弱くなることで、
咳や立ち上がりで漏れる(腹圧性尿失禁)
常に少しずつ漏れる
といった症状が出てきます。
従来の治療 現在の主な治療は以下の通りです
→ 軽症には有効だが、重症には限界あり。
→ 効果は限定的。
→ 非常に有効だが手術が必要。合併症(感染・再手術)あり。
「もう少し低侵襲で効果のある治療はないか?」
PRP療法とは? PRP(Platelet-Rich Plasma)は、
これを尿道括約筋に注入することで、
を促すと考えられています。
👉 いわば“自己再生力を利用した治療”です
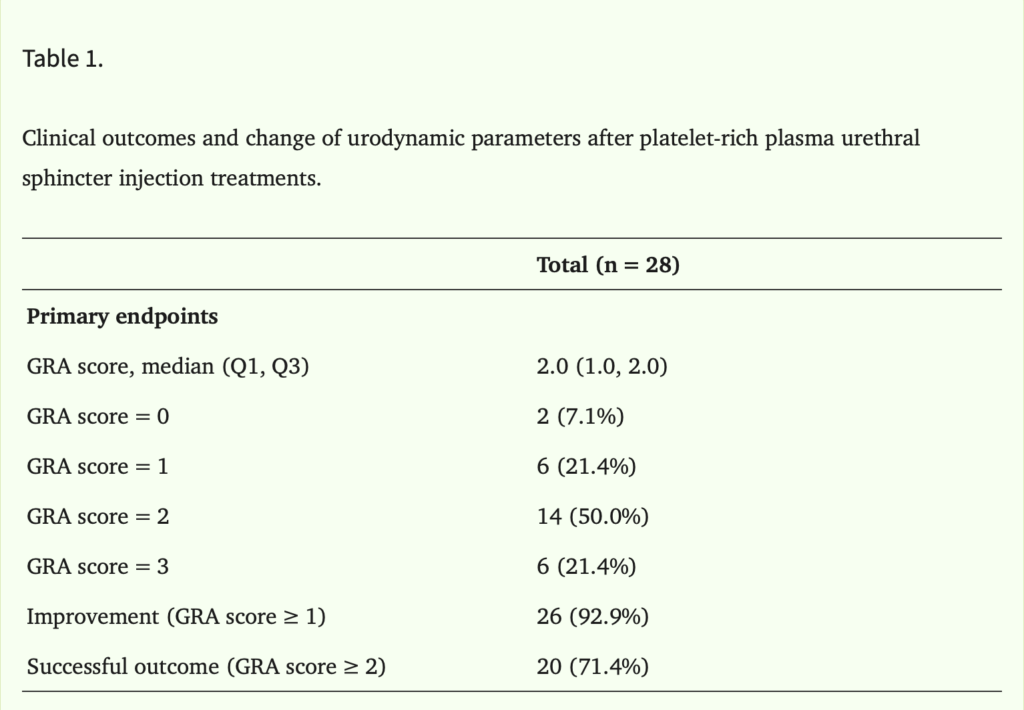
Leeらの研究では、
前立腺がん術後で全例パッドが手放せない状態の尿失禁患者に対し尿道括約筋へのPRP注入 を実施しました。
● 主な結果
ここでのポイントは、治療の結果の評価方法が
全般的改善度評価 (Global Response Assessment, GRA)
つまり患者さん自身が感じた効果を採用した点です。
GRA grade0(変わらなかった)
GRA grade1(少し良くなった)
GRA grade2(良くなった)
GRA grade3(かなり良くなった)
で評価しています。
治療後変化がなかったのは7.1%に留まり、
実に90%以上の患者さんに効果が認められました。
PRP療法のメリット ✔ 自己血を使うため安全性が高い
デメリット・注意点
✔ 効果には個人差あり
👉 まだ「標準治療」ではなく、新しい治療選択肢 という位置づけです
こんな方におすすめ
手術後の尿もれが改善しない
手術(AUS)には抵抗がある
できるだけ自然な治療を希望したい
当院の考え方 当院では、
「専門性の高い医療を、気軽にクリニックで」
という理念のもと、
PRP療法はまだ新しい治療ですが、
👉 “手術と保存療法の間を埋める選択肢”
として、今後重要になる可能性があります。
まとめ 前立腺がん術後の尿もれに対して、
これまでは
しかし今は、
👉 PRPという“第3の選択肢”が出てきています
気になる方は、ぜひ一度ご相談ください。
参考文献
Lee PJ, Jiang YH, Kuo HC. A novel management for postprostatectomy urinary incontinence: platelet-rich plasma urethral sphincter injection. Sci Rep. 2021 Mar 8;11(1):5371. doi: 10.1038/s41598-021-84923-1. PMID: 33686126; PMCID: PMC7940644.
そえだ腎・泌尿器科クリニック 院長の副田雄也です。
ここまで
第1話:なぜ尿もれが起こるのか
第2話:どう治療するのか
を解説してきました。
では最も気になるポイントです。
「最終的に治るのか?」
結論:多くは治るが、一部改善しない まず大前提です。
約80〜95% → 日常生活レベルまで改善
約5〜20% → 尿失禁が残る
(EAU Guidelines 2024, Novara G et al.)
👉つまり
「治る可能性は高いが、治療が必要な人も一定数いる」
治療の選択 肢術後6〜12か月経っても尿もれが残る場合、
👉治療は大きく2つの方向に分かれます
選択肢①
▶ 人工尿道括約筋(AUS)
どんな治療かというと、
尿道にカフ(バンド)を巻き、機械的に尿道を締める装置
を埋め込みます。
特徴として、
高い治療成功率
重症例にも対応可能
であり、現在のゴールドスタンダードです。
● メリット
確実性が高い
● デメリット
手術が必要
デバイス関連合併症
再手術の可能性
選択肢②
▶ PRP(再生医療)
PRPとは、
自己血を採取→血小板を濃縮→成長因子を抽出し
尿道括約筋に直接投与します。
PRPに含まれる成長因子により
神経再生、筋再生、血流改善を起こします。
👉結果として
括約筋機能の回復を促すことが可能となります。
臨床研究のポイント(Leeら)
前立腺術後尿失禁患者が対象
尿道括約筋へ直接注入
尿失禁の有意な改善
パッド使用量の減少
安全性良好
👉重要なのは
「構造を補う」のではなく「機能を回復させる」点
PRPの臨床的な価値 これまでの治療は
支える(スリング)、締める(AUS)
でした。
👉PRPは
「治す力を引き出す治療」
メリット
✔ 切らない(低侵襲)
👉患者さんの本音として
「まず試したい治療」になりやすい
デメリット
効果に個人差
複数回必要な場合あり
長期エビデンスはまだ限定的
AUS vs PRP:どう選ぶ?
ここが臨床的に最も重要です。
● 重症(ほぼ垂れ流し)
👉 AUSが第一選択
理由:機械的サポートが必要
● 中等症(パッド数枚)
👉 AUS or PRPの分岐点
確実性重視 → AUS
低侵襲希望 → PRP
● 軽症(少量漏れ)
👉 PRPが非常に良い適応
理由:括約筋機能が残っている、回復の余地がある
なぜPRPが選ばれるのか
患者さんの意思決定は非常にシンプルです。
👉「できれば手術は避けたい」
PRPは、
👉このため
心理的ハードルが圧倒的に低い
BIJIRISの位置づけ BIJIRISのような治療は
👉PRPと同じ“再生医療カテゴリー”
として考えると理解しやすいです。
現実的な治療戦略 重要なのは「順番」です。
① まずは自然回復+リハビリ
👉もしくは
👉AUSとPRPを“並列の選択肢”として検討する
結論 前立腺手術後の尿失禁治療は
👉 しっかり止める → AUS
という
2つの戦略から選ぶ時代 です。
最後に かつては
👉「手術しかない」
と言われていた尿失禁ですが、
現在は
👉**「選べる治療」が存在します。**
そして最も重要なのは
👉自分に合った治療を選ぶこと
お気軽にご相談ください。
■ 参考文献
European Association of Urology Guidelines 2024
Novara G et al. Eur Urol. 2012
Bauer RM et al. Eur Urol. 2015
AUA/GURS/SUFU Guideline 2019
Lee PJ et al. Sci Rep. 2021
そえだ腎・泌尿器科クリニックの院長副田です。
はじめに 第1話では、前立腺がん手術後に尿もれ(尿失禁)が起こる理由について解説しました。
では実際に尿もれが起こった場合、
「このまま様子を見ていいのか?」
と不安になる方が多いと思います。
結論から言うと、
👉 多くの場合、適切な対応を行えば改善します。
そして重要なのは
👉 治療には優先順位があるということです。
尿もれ治療の基本戦略 前立腺手術後の尿失禁は、以下のように段階的に治療します。
Step 1:自然回復を待ちながらリハビリ
Step 2:必要に応じて補助療法
Step 3:改善しない場合は手術・新規治療
👉いきなり手術になるケースは多くありません。
① 骨盤底筋訓練(PFMT:最も重要) これはすべての患者さんにとって基本となる治療 です。
どんな治療かというと、
尿道を締める筋肉(外尿道括約筋+骨盤底筋)を鍛えるトレーニングです。
具体的なイメージ としては、
尿を途中で止めるように力を入れる
肛門を締める感覚
👉これを繰り返す
効果 として、
が期待できます。
PFMTを行うことで、
というエビデンスがあります。
(参考)
Anderson CA et al. Cochrane Database Syst Rev. 2015
Van Kampen M et al. Lancet. 2000
重要ポイント 👉術前から開始するとさらに効果的 術前から開始するとさらに効果的
大事なことなので2回言いました。
② 行動療法・生活指導 軽視されがちですが、実はかなり重要です。
主な内容としては、
体重管理(肥満は腹圧↑)
カフェイン制限(膀胱刺激)
アルコール調整
排尿タイミングのコントロール
👉軽症例ではこれだけで改善することもあります。
③ 薬物療法(補助的役割) 前立腺術後の尿失禁は主に腹圧性ですが、
が合併することがあります。
その際に以下の薬が使用されることがあります。
ただ、
👉純粋な腹圧性尿失禁には効果は限定的 なんです。
④ デバイス・補助療法 日常生活の質(QOL)を保つための手段です。
こんなものがあります。
ただ、これらは
👉「治す」ではなく「生活を楽にする」
ということを目的としており、これがないと症状が起きることには変わりありません。
⑤ 手術療法(ここが分岐点) 一定期間経過しても改善しない場合、
👉外科的治療を検討します。
■ 男性スリング手術
■ 人工尿道括約筋(AUS)
中等度〜重度
尿道を機械的に締める
高い成功率
長期成績が安定
👉AUSは最も確実な治療(ゴールドスタンダード)
(参考)
Bauer RM et al. Eur Urol. 2015
AUA/GURS/SUFU Guideline 2019
治療を考えるタイミング ここは非常に重要です。
👉術後6〜12か月は回復を待つ
ただし例外として、
👉早期介入も検討
よくある誤解 ❌「何もしなくてもそのうち治る」
👉半分正しいが不十分
✔ 正しくは
❌「手術しかない」
👉これも誤解
✔ 実際は多くは保存療法で改善
実臨床での流れ(イメージ)
術後すぐ → 不安定(正常)
3か月 → 改善開始
6か月 → 多くが軽快
1年 → 残る人のみ追加治療
👉焦らず、しかし適切に介入することが重要です。
まとめ 前立腺手術後の尿もれ治療は
✔ 骨盤底筋訓練(最重要)
👉という段階的アプローチ です。
次回予告(重要) ここまでで多くの患者さんは改善しますが、
それでも
👉「完全には治らない」
というケースがあります。
第3話では
👉「手術か?それとも切らない治療か?」
のリアルな選び方 を解説します。
はじめに
そえだ腎・泌尿器科クリニック院長の副田です。
前立腺がんの手術を受ける患者さんから、非常によくいただく質問があります。
「手術後に尿もれが起こると聞いたのですが本当ですか?」
結論からお伝えすると、
👉 術後の尿失禁(尿もれ)は比較的高頻度に起こる症状です。 多くの場合は時間とともに改善します。
この2つはセットで理解することがとても重要です。
本記事では解剖・機能・手術の影響を整理して解説 します。
前立腺手術とは何をしているのか
前立腺がんに対する標準治療の一つが
前立腺全摘除術(Radical Prostatectomy)
です。
現在は多くの施設で
ロボット支援手術(RARP)
が主流となっています。
手術で行われること
この手術では以下を切除します:
そして
ここが重要
👉この手術は単に「臓器を取る」だけではなく
尿をコントロールする構造そのものを再構築する手術 です。
そのため、術後に尿もれが起こるのは
尿を我慢する仕組み(尿禁制)
尿が漏れないためには、複数の要素が同時に働いています。
① 外尿道括約筋(最も重要)
横紋筋(自分の意思で締められる)
尿道を閉じる主役
👉いわば「蛇口のバルブ」
② 内尿道括約筋
③ 骨盤底筋群
👉腹圧がかかったときに重要
④ 機能的尿道長
⑤ 神経支配
括約筋・骨盤底筋の制御
手術で影響を受けることがある
👉これらが“チーム”として働くことで
手術によって何が変わるのか
前立腺全摘除術では、このバランスが崩れます。
重要な変化は3つです。
① 尿道が短くなる
前立腺部尿道が切除されることで
👉 機能的尿道長が短縮
これは術後尿失禁において最も重要な因子の一つ とされています。
(Paparel P et al. Eur Urol 2009)
② 括約筋の機能低下
外尿道括約筋自体は温存されますが
手術操作によるダメージ
血流低下(虚血)
神経障害
により
👉 一時的に締める力が弱くなる
③ 支持構造の変化
前立腺は
としての役割も担っています。
摘出により
が変化し
👉 尿道の安定性が低下
見落とされがちなポイント:神経の影響
前立腺周囲には
が走行しています。
神経温存の影響
神経温存がうまくいくと
👉 尿禁制の回復も早い傾向
逆に
👉神経ダメージがあると回復に時間がかかる
実際に起こる尿失禁のタイプ
最も多いのは
腹圧性尿失禁(Stress Urinary Incontinence)
具体的な症状
咳をしたとき
くしゃみ
立ち上がり
歩行
重いものを持つ
👉この瞬間に尿が漏れる
なぜ起こる?
腹圧がかかると
本来は
しかし術後は
👉支えきれずに漏れる
発生頻度(エビデンス)
報告により差はありますが:
(参考文献)
European Association of Urology Guidelines 2024
Ficarra V et al. Eur Urol. 2012
Novara G et al. Eur Urol. 2012
👉ロボット手術(RARP)により改善傾向はあるものの完全にゼロにはならないのが現実です
回復はなぜ可能か
術後の尿失禁は時間とともに改善することが多い です。
その理由は以下です。
括約筋の機能回復
→ 筋力・協調性の改善
骨盤底筋の代償
→ 他の筋肉が補う
神経回復
→ 神経再生・適応
組織の再構築
→ 周囲組織の安定化
👉つまり
身体が“新しい構造に適応していく過程”
回復までの目安
〜3か月:まだ不安定
3〜6か月:改善が実感できる
6〜12か月:かなり安定
👉ここで焦らないことが重要です。
臨床的に大切なメッセージ
尿もれがあると、多くの患者さんは
「手術が失敗したのでは?」
と不安になります。
しかし実際には
👉術後尿失禁は“予測される現象”です。
そして
👉改善する力を持っている状態でもあります。
まとめ
前立腺手術後の尿もれは
✔ 尿道短縮
による多因子性の機能障害 です。
👉しかし
時間とともに改善する可能性が高い状態 でもあります。
次回予告
第2話では
👉 「尿もれはどう治すのか?」
を、ガイドラインベースで詳しく解説します。
ED治療というと
まず思い浮かぶのが
ED治療薬
ではないでしょうか。
ED治療薬の有効率 ED治療薬は非常に優秀な薬で
有効率は
約70〜80%
とされています。
しかし
逆に言うと
20〜30%の人には効きにくい
ということになります。
ED薬が効きにくいケース
は特に次のような場合です。
糖尿病
血管障害
前立腺手術後
神経障害
重度ED
このようなケースでは
血流だけでなく筋肉や神経の問題
が関係していることがあります。
高密度電磁刺激治療とは ?近年注目されているのが
高密度電磁刺激(HIFEM)治療
です。
これは
電磁エネルギーを使って
骨盤底筋を強力に収縮させる治療
です。
椅子に座るだけで
約3万回の筋収縮
が起こると言われています。
EDへの研究データ HIFEM治療では
が報告されています。
ある研究では
IIEFスコア(ED評価スコア)が平均3〜6点改善
したという報告があります。
また
の改善も報告されています。
BIJIRISはHIFEM治療 当院で導入している
BIJIRIS(ビジリス)
は、骨盤底筋に高密度電磁刺激を与える医療機器です。
期待できる効果は
骨盤底筋強化
血流改善
勃起機能サポート
尿失禁改善
などです。
ED治療は組み合わせが大切 ED治療で最も重要なのは
組み合わせ
です。
を併用することで
より良い結果が期待できます。
特に
では
補助治療として有効な可能性
があります。
まとめ EDは
年齢だけの問題ではありません。
血管
などが複雑に関係しています。
そのため治療も
1つだけでなく複数の方法を組み合わせること
が重要です。
参考文献(ブログ掲載用)
日本性機能学会/日本泌尿器科学会 日本性機能学会 Rosen RC, et al.Urology . 1997;49:822-830.
Burnett AL, et al.The Journal of Urology . 2018.
Katz B, et al.Sexual Medicine Reviews . 2020.
Dorey G.British Journal of General Practice . 2005.


 052-433-3121
052-433-3121